In un altro articolo ho già parlato di MUS ovvero di sintomi vaghi e aspecifici che se da un lato non sono indicativi di una specifica patologia, nel complesso possono creare una condizione di malessere generale e quindi essere agenti di una perturbazione dello stato di benessere psico-fisico, oggi parliamo di affaticamento surrenale.
Oggi andremo a vedere una diretta conseguenza spesso non diagnosticata se non guardando solo al segno e non alla causa, oppure bollando la persona che richiede un intervento dello specialista come bisognosa di riposarsi chiudendo lì il capitolo.
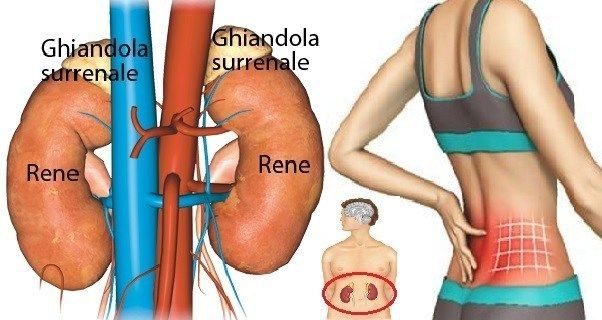
Per affaticamento surrenale si intende una condizione in cui le ghiandole adibite alla produzione di particolari ormoni, le ghiandole surrenali, non andranno a produrre più abbastanza ormoni a seguito di una aumentata richiesta da parte dell’organismo a seguito di una condizione di stress acuto o cronico.
Le ghiandole surrenali sono deputate alla sintesi di numerosi ormoni definiti steroidi, ma sono anche le ghiandole che regolano la nostra risposta allo stress acuto e cronico.
Lo Stress

In risposta allo stress acuto, esse liberano catecolamine (adrenalina e noradrenalina) che sono le responsabili della risposta “combatti o fuggi” e forniscono l’energia e l’accelerazione metabolica necessaria per affrontare una situazione di pericolo immediato.
In risposta allo stress cronico, esse producono cortisolo (cortisone) che è fondamentale nel metabolismo dei carboidrati e delle proteine (azione catabolica) ed ha anche una potente azione antinfiammatoria.
Una quantità moderata di stress non ha effetti negativi anzi, è considerata uno stimolo positivo, ma quando lo stress diventa continuo, come spesso capita nella vita frenetica odierna dove si sommano stress da lavoro, famigliare, relazionale, finanziario ed emotivo, il carico per le nostre surrenali diventa eccessivo, e queste iniziano a perdere la loro efficienza.
La stanchezza surrenale è quindi una condizione in cui le ghiandole surrenali funzionano ad un livello sub-ottimale quando il paziente è a riposo, sotto stress o in risposta a stimoli occasionali, intermittenti o continui. La quantità di cortisolo prodotta sarà quindi minore del normale.
Ad oggi c’è solo una condizione riconosciuta come clinica definita dalla totale assenza di funzionalità adrenergica ovvero il Morbo di Addison, ma ci sono invece nella realtà quotidiana delle condizioni intermedie in cui la funzionalità risulta alterata e/o ridotta.
Ma cosa succede quando si è sotto stress troppo a lungo?

A livello delle ghiandole surrenali, se lo stress dura molto a lungo, avremo prima una ipertrofia per compensare l’aumentata richiesta di produzione di steroidi, ma alla fine si può arrivare ad avere addirittura una atrofia delle ghiandole stesse quando, non riuscendo più a soddisfare le aumentate richieste, queste avranno perso o notevolmente ridotto la loro capacità di produzione degli ormoni stessi.
Dal punto di vista biochimico tutti gli ormoni steroidi prodotti dalle surrenali (cortisolo, androgeni ed estrogeni) derivano dal colesterolo, passando attraverso dei composti intermedi (che hanno comunque anche una loro attività specifica) come il pregnenolone e il DHEA (deidroepiandrosterone).
Stanchezza surrenale
Durante la stanchezza surrenale, l’eccessiva richiesta di cortisolo che ricordo essere definito anche l’ormone dello stress, sottrae buona parte del pregnenolone dalle sue normali vie metaboliche (produzione di androgeni ed estrogeni, glucocorticoidi e mineralcorticoidi) per dirottarla verso la sintesi del cortisolo.
Questo può creare una diminuzione dei livelli degli altri steroidi, soprattutto progesterone e testosterone. Questa particolare alterazione delle vie metaboliche della sintesi degli steroidi viene definita “furto del pregnenolone”.
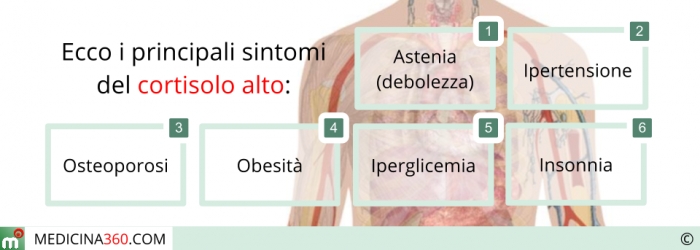
Nelle prime fasi della stanchezza surrenale la secrezione di cortisolo è alta perché il corpo cerca di neutralizzare lo stress producendo una maggiore quantità di questo ormone.
Eccesso di cortisolo

Un eccesso di cortisolo avrà comunque molti effetti indesiderati, soprattutto nelle donne. Ad esempio il cortisolo tende a bloccare i recettori del progesterone rendendoli meno sensibili al progesterone stesso.
Inoltre, per il fenomeno del “furto del pregnenolone”, meno progesterone verrà prodotto per produrre più cortisolo.
Ma una insufficienza di progesterone provoca anche uno squilibrio nel rapporto fra progesterone ed estrogeni con un eccesso relativo di questi ultimi, creando quella situazione che viene definita come “dominanza estrogenica”.
Come intervenire
Se si hanno sintomi vaghi ai quali rimando la lettura all’articolo in cui ne parlo, sicuramente è necessario andare ad indagare su una possibile condizione di affaticamento surrenale, ad esempio se si presentano sintomi di questo tipo:
- Difficoltà ad alzarsi al mattino, nonostante un adeguato numero di ore di sonno;
- Stanchezza continua non alleviata dal sonno (il sonno può non essere buono);
- Mancanza di energia soprattutto al mattino fino alle 10 e il pomeriggio fra le 15 e le 16. Temporaneo miglioramento dopo le 18 e la cena. Frequente stanchezza fra le 21 e le 22 ma spesso con tendenza a resistere ad andare a letto;
- Sindrome premestruale importante, mestrui spesso abbondanti, a volte si interrompono o quasi al 4° giorno per poi riprendere il 5° o il 6° giorno;
- Dispepsia, cattiva digestione (spesso per scarsa produzione di acido cloridrico nello stomaco e di enzimi digestivi nel pancreas);
- Urinazione molto frequente con piccole quantità o rara per grandi quantità;
Risulta utile una visita da uno specialista il quale raccogliendo i dati anamnestici, somministrando anche questionari specifici e valutando i risultati del dosaggio del cortisolo tramite saliva in 4 momenti della giornata potrà definire il quadro clinico decidendo come intervenire.
Alimentazione

Dal punto di vista dell’alimentazione, oltre a mantenere una buona alimentazione che rispetti le linee guida internazionali, quindi NO diete pseudo scientifiche, si dovrà intervenire andando a migliorare la composizione corporea e quindi si dovrà porre un piano nutrizionale atto alla riduzione del grasso in eccesso; condizione spesso associata ad ipotiroidismo e affaticamento surrenale.
Durante la terapia alimentare per recuperare da una povera alimentazione, si può intervenire anche con degli integratori (vitamine e minerali) in possibile associazione con fitoterapici ad azione adattogena (ashwaganda, rhodiola, liquirizia, eleuterococco, tulsi, ecc.) definendo un piano di integrazione sempre personalizzato e studiato sulle reali necessità del paziente.
Si trarrà giovamento anche da un’integrazione di acidi grassi essenziali Omega-3 i quali hanno una attività antinfiammatoria naturale.

A cura del Dott.Pasquale Napolitano.
Leggi anche:
Leggi anche: https://cercolinfo.it/index.php/2019/10/29/la-dieta-della-mano-come-gestire-una-dieta-senza-pesare-nulla/